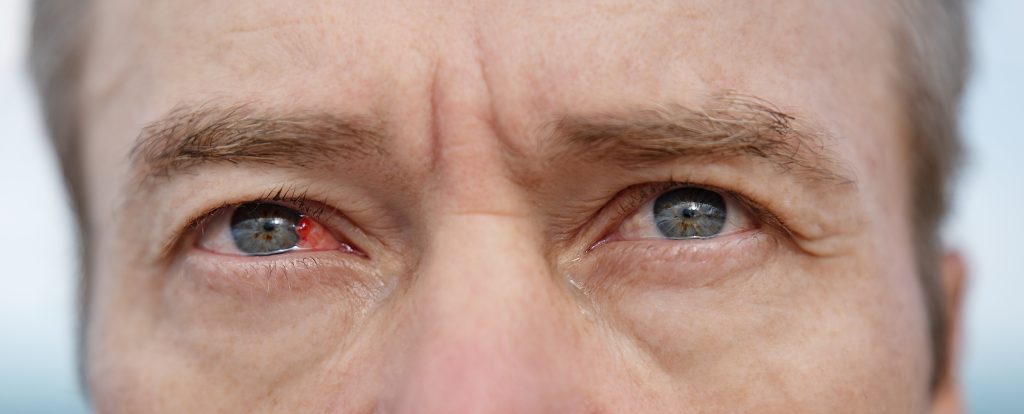
ภาวะกระจกตาอักเสบติดเชื้อจากแบคทีเรีย (Bacterial keratitis)
ปัจจัยเสี่ยง
- การใช้เลนส์สัมผัส (Contact lens) โดยเฉพาะอย่างยิ่งกรณีที่ใส่ค้างคืนขณะนอน เนื่องจากการใช้ contact lens เป็นประจำจะทำให้ผิวกระจกตาเกิดภาวะขาดออกซิเจน และมีโอกาสเกิดการบาดเจ็บเล็กๆน้อยได้มากกว่าปกติ นอกจากนั้นเชื้อแบคทีเรียอาจเกาะหรือสะสมอยู่ที่ผิวของเลนส์ เป็นความเสี่ยงที่ทำให้เกิดการติดเชื้อของกระจกตาได้ง่ายขึ้น นอกจากนี้การติดเชื้อมักสัมพันธ์กับขั้นตอนการดูแลรักษาความสะอาดของเลนส์ที่ไม่ดีพอ แต่อย่างไรก็ตามการติดเชื้อสามารถเกิดขึ้นได้แม้จะมีการดูแลรักษาความสะอาดอย่างดีแล้วก็ตาม
- อุบัติเหตุต่อดวงตาและประวัติการผ่าตัดตามาก่อน
- โรคของผิวตาและกระจกตาผิดปกติ
- ภาวะทางร่างกาย ได้แก่ โรคเบาหวาน ภาวะภูมิคุ้มกันบกพร่อง ภาวะขาดสารอาหาร โรคพิษสุราเรื้อรัง โรคมะเร็ง โรคเนื้อเยื่อเกี่ยวพันหรือได้รับยากดภูมิคุ้มกัน
อาการและอาการแสดงเฉพาะ
ผู้ป่วยกระจกตาอักเสบติดเชื้อ จะมีอาการปวดตา ตาแดง สู้แสงไม่ได้ ตามัวลงและมีขี้ตามาก ลักษณะขี้ตาเป็นชนิดเมือกปนหนอง หากเป็นมากจะเห็นจุดขาวหรือฝ้าขาวที่กระจกตา
แนวทางการรักษา
เป้าหมายสำคัญของการรักษาโรคกระจกตาอักเสบติดเชื้อ คือการกำจัดเชื้อและควบคุมการอักเสบ จึงจำเป็นต้องให้การรักษาด้วยยาปฏิชีวนะเป็นหลัก โดยทั่วไปจะพิจารณาให้ยาปฏิชีวนะชนิดหยอดที่ครอบคลุมเชื้อในวงกว้าง (topical broadspectrum antibiotics) เป็นอันดับแรก โดยพิจารณาให้หยอดยาบ่อยๆทุก 1 ชั่วโมง แล้วจึงพิจารณาลดความถี่ของการหยอดยาลงตามลักษณะอาการและอาการแสดงที่ตอบสนองต่อยา
การรักษาอื่นๆ
นอกเหนือจากการให้ยาปฏิชีวนะ ในผู้ป่วยกระจกตาอักเสบติดเชื้อ ยังจำเป็นต้องให้ยาเสริมอื่นๆ ได้แก่ ยาขยายม่านตา (Cycloplegics) เพื่อลดการเคลื่อนไหวของม่านตาและลดการหดเกร็งของกล้ามเนื้อม่านตา ซึ่งจะช่วยลดอาการปวดตา และยังช่วยป้องกันไม่ให้เกิดพังผืดยึดติดระหว่างม่านตาและเลนส์ตา นอกจากนี้ยังมีการให้ยาแก้ปวด น้ำตาเทียมหรือยาที่ช่วยเร่งการสมานแผล
การพิจารณาให้ผู้ป่วยนอนโรงพยาบาล
- การอักเสบติดเชื้อของกระจกตาที่รุนแรง ที่ทำให้ระดับการมองเห็นลดลง
- ผู้ป่วยที่ไม่สามารถหยอดยาด้วยตัวเองที่บ้านได้ตามแพทย์สั่ง
- ผู้ป่วยที่ไม่สามารถกลับมาให้แพทย์ตรวจติดตามการรักษาได้
- ผู้ป่วยที่มีภาวะแทรกซ้อนจากการติดเชื้อของกระจกตาและจำเป็นต้องให้การรักษาอื่นๆ เพิ่มเติม เช่นผู้ป่วยกระจกตาทะลุที่ต้องเข้ารับการผ่าตัด หรือผู้ป่วยที่มีการติดเชื้อลุกลามไปบริเวณเนื้อเยื่อข้างเคียง จำเป็นต้องได้รับยาปฏิชีวนะทางหลอดเลือดและการตรวจติดตามอย่างใกล้ชิด
แนวทางการติดตามการรักษา
จักษุแพทย์จะนัดตรวจเพื่อประเมินการตอบสนองต่อยาปฏิชีวนะเป็นระยะ โดยพิจารณาจากอาการและอาการแสดงหลังจากได้ยาไปแล้วประมาณ 24-48 ชั่วโมง หากมีการตอบสนองต่อยาได้ดี อาการปวดลดลง ขี้ตาลดลง เปลือกตาและเยื่อบุตาขาวบวมแดงลดลง รอยโรคบริเวณกระจกตาเริ่มจางลง ปฏิกิริยาในช่องหน้าม่านตาลดลง จักษุแพทย์จะค่อยๆปรับลดความถี่ของการหยอดยาลง แต่หากตรวจประเมินแล้วพบว่าอาการและอาการแสดงไม่ดีขึ้น หรือมีการดำเนินโรคที่เพิ่มมากขึ้น แม้จะได้รับการรักษาหยอดยาอย่างครบถ้วนแล้วก็ตาม จักษุแพทย์อาจทำการเพาะเชื้อทางห้องปฏิบัติการ และพิจารณาปรับเปลี่ยนการรักษา หรือชนิดของยาปฏิชีวนะตามเชื้อก่อโรค




