แมมโมแกรม
คือหนึ่งในวิธี การตรวจเต้านม ที่ได้รับการยอมรับว่ามีความแม่นยำสูงและเป็นมาตรฐานสากลในการ ตรวจคัดกรองมะเร็ง โดยเฉพาะ มะเร็งเต้านม ซึ่งเป็นโรคที่พบมากที่สุดในผู้หญิงทั่วโลก การ ตรวจ แมมโมแกรม ใช้เทคนิคถ่ายภาพรังสีเอกซ์ปริมาณต่ำเพื่อตรวจดูเนื้อเยื่อภายในเต้านม ช่วยค้นหาความผิดปกติ เช่น ก้อนเนื้อ จุดแคลเซียมเกาะ หรือการเปลี่ยนแปลงโครงสร้างต่าง ๆ ที่อาจเกี่ยวข้องกับมะเร็งตั้งแต่ยังไม่มีอาการ ในหลายประเทศ การทำ Screening mammogram เป็นมาตรการสำคัญเพื่อค้นหา มะเร็งเต้านมระยะเริ่มต้น ในผู้หญิงที่ไม่มีอาการ ในขณะที่ Diagnostic mammogram ใช้สำหรับผู้ที่มีอาการหรือพบสิ่งผิดปกติจากการตรวจครั้งก่อน การตรวจทั้งสองประเภทมีเป้าหมายร่วมกันคือการตรวจพบโรคให้เร็วที่สุด เพื่อเพิ่มโอกาสรักษาหายและลดอัตราการเสียชีวิต ในประเทศไทย การตรวจแมมโมแกรม กำลังได้รับการส่งเสริมมากขึ้นโดยมีการใช้ร่วมกับ อัลตราซาวด์เต้านม ในบางกรณีเพื่อเพิ่มความแม่นยำ โดยเฉพาะในผู้หญิงที่มีเนื้อเต้านมหนาแน่นหรือมีปัจจัยเสี่ยงสูง การตระหนักถึงความสำคัญของการ ตรวจคัดกรองมะเร็งเต้านม เป็นประจำจึงเป็นกุญแจสำคัญในการป้องกันและดูแลสุขภาพเต้านมของผู้หญิงไทย

แมมโมแกรม (Mammogram) คืออะไร? คู่มือการตรวจเต้านมเพื่อป้องกันและค้นหามะเร็งเต้านมระยะเริ่มต้น
คือการตรวจเต้านมด้วยรังสีเอกซ์ (X-ray) ปริมาณต่ำ ซึ่งถูกออกแบบมาเพื่อค้นหาความผิดปกติในเนื้อเยื่อเต้านมอย่างละเอียด ขั้นตอนนี้เป็นหนึ่งในวิธีการ ตรวจคัดกรองมะเร็งเต้านม ที่ได้รับการยอมรับในระดับสากล ว่าเป็นวิธีที่มีประสิทธิภาพสูงในการตรวจพบ มะเร็งเต้านม ในระยะเริ่มต้น แม้ในกรณีที่ยังไม่มีอาการหรือไม่สามารถคลำก้อนได้ด้วยตนเอง
ปัจจุบัน การตรวจแมมโมแกรม ได้กลายเป็นมาตรฐานการดูแลสุขภาพผู้หญิงในหลายประเทศ โดยมักแนะนำให้เริ่มตรวจตั้งแต่อายุ 40 ปีขึ้นไป หรือเร็วกว่านั้นในกลุ่มผู้หญิงที่มีปัจจัยเสี่ยงสูง เช่น มีประวัติครอบครัวเป็นมะเร็งเต้านม หรือมียีนกลายพันธุ์ที่เกี่ยวข้องกับโรคนี้ การตรวจอย่างสม่ำเสมอช่วยให้สามารถพบความผิดปกติได้ตั้งแต่เนิ่น ๆ ทำให้มีโอกาสรักษาหายและลดความรุนแรงของการรักษา
จากข้อมูลขององค์การอนามัยโลก (WHO) มะเร็งเต้านม เป็นโรคมะเร็งที่พบมากที่สุดในผู้หญิงทั่วโลก ปี 2020 พบผู้ป่วยใหม่ประมาณ 2.3 ล้านราย และมีผู้เสียชีวิตกว่า 685,000 ราย สำหรับประเทศไทย ปี 2022 มีรายงานผู้ป่วยมะเร็งเต้านมใหม่จำนวน 38,559 ราย คิดเป็น 32.6% ของมะเร็งทั้งหมดในผู้หญิงไทย ซึ่งสะท้อนถึงความสำคัญของการเข้ารับ การตรวจเต้านม และการ ตรวจคัดกรองมะเร็ง อย่างต่อเนื่อง
นอกจากแมมโมแกรมแล้ว ในบางกรณีแพทย์อาจแนะนำให้ทำ อัลตราซาวด์เต้านม ร่วมด้วย เพื่อเพิ่มความแม่นยำในการตรวจ โดยเฉพาะในผู้หญิงที่มีเนื้อเต้านมหนาแน่น (Dense Breast Tissue) เพราะอาจบดบังการมองเห็นความผิดปกติในภาพรังสีของแมมโมแกรม การผสมผสานเทคนิคการตรวจเหล่านี้ช่วยให้การวินิจฉัยมีความถูกต้องและครอบคลุมมากขึ้น
ดังนั้น การทำ แมมโมแกรม จึงไม่ใช่เพียงแค่ขั้นตอนทางการแพทย์ แต่เป็นเครื่องมือสำคัญในการปกป้องสุขภาพผู้หญิงไทย ช่วยลดความเสี่ยงจาก มะเร็งเต้านม และเพิ่มโอกาสรอดชีวิตได้อย่างมีนัยสำคัญ การสร้างความรู้ ความเข้าใจ และการเข้าถึงบริการตรวจแมมโมแกรมอย่างทั่วถึง จะเป็นกุญแจสำคัญในการลดภาระของโรคนี้ทั้งในระดับบุคคลและสังคม
แมมโมแกรม คืออะไร? (What is a Mammogram?)
คือวิธีการ ตรวจเต้านม โดยใช้รังสีเอกซ์ปริมาณต่ำเพื่อสร้างภาพรายละเอียดของเนื้อเยื่อภายในเต้านม ช่วยให้แพทย์สามารถตรวจพบความผิดปกติที่อาจไม่สามารถสัมผัสได้ด้วยการตรวจร่างกายปกติ การตรวจนี้ถือเป็นหนึ่งในวิธี ตรวจคัดกรองมะเร็งเต้านม ที่ได้รับการแนะนำโดยองค์การอนามัยโลก (WHO) และสมาคมโรคมะเร็งในหลายประเทศ เนื่องจากสามารถตรวจพบ มะเร็งเต้านม ได้ตั้งแต่ระยะเริ่มต้น
หลักการทำงานของแมมโมแกรม
การตรวจแมมโมแกรมจะใช้เครื่องเอ็กซ์เรย์พิเศษสำหรับถ่ายภาพเต้านมโดยเฉพาะ ซึ่งมีคุณสมบัติในการกระจายรังสีต่ำ แต่ยังคงความคมชัดของภาพ ภาพที่ได้จะถูกอ่านและประเมินโดยรังสีแพทย์ที่เชี่ยวชาญด้านการตรวจเต้านม จุดเด่นของแมมโมแกรมคือสามารถมองเห็นสิ่งผิดปกติ เช่น
- ก้อนเนื้อ (Mass) ที่มีขนาดเล็กมาก
- จุดแคลเซียมเกาะ (Microcalcifications) ที่อาจบ่งบอกถึงมะเร็งระยะเริ่มแรก
- ความผิดปกติของโครงสร้างเนื้อเยื่อ (Architectural Distortion)
ความแตกต่างระหว่างแมมโมแกรมกับการตรวจเต้านมแบบอื่น
แมมโมแกรมต่างจากการ อัลตราซาวด์เต้านม และ MRI เต้านม ในหลายด้าน เช่น
- แมมโมแกรม เหมาะสำหรับการตรวจคัดกรองในผู้หญิงทั่วไป โดยเฉพาะผู้หญิงอายุ 40 ปีขึ้นไป
- อัลตราซาวด์เต้านม เหมาะสำหรับผู้ที่มีเนื้อเต้านมหนาแน่น หรือใช้เป็นการตรวจเสริมในกรณีที่แมมโมแกรมพบสิ่งผิดปกติ
- MRI เต้านม ใช้ในผู้ที่มีความเสี่ยงสูงมาก เช่น มียีน BRCA1 หรือ BRCA2 กลายพันธุ์ หรือมีประวัติครอบครัวเป็นมะเร็งเต้านมหลายราย
จุดเด่นของการตรวจแมมโมแกรม
- ตรวจพบก้อนเนื้อหรือจุดแคลเซียมที่เล็กมากจนยังไม่แสดงอาการ
- ใช้เวลาไม่นาน (ประมาณ 20–30 นาที)
- เป็นมาตรฐานการตรวจคัดกรองที่ใช้ทั่วโลก
ความปลอดภัยของแมมโมแกรม
แม้ว่าการตรวจจะใช้รังสีเอกซ์ แต่ปริมาณรังสีที่ใช้ต่ำมาก จนอยู่ในระดับที่ถือว่าปลอดภัยต่อร่างกาย การตรวจเพียงปีละ 1–2 ครั้งไม่มีผลสะสมที่เป็นอันตราย อย่างไรก็ตาม หากผู้รับการตรวจตั้งครรภ์ ควรแจ้งแพทย์ล่วงหน้าเพื่อพิจารณาวิธีตรวจที่เหมาะสม
บทนี้ช่วยให้ผู้อ่านเข้าใจชัดเจนว่า แมมโมแกรม คืออะไร ใช้ตรวจอย่างไร และมีความแตกต่างจากวิธีตรวจเต้านมแบบอื่น ๆ อย่างไร เพื่อปูพื้นฐานก่อนเข้าสู่บทต่อไปที่เราจะลงรายละเอียดเรื่อง ประเภทของแมมโมแกรม
ประเภทของแมมโมแกรม (Types of Mammogram)
การ ตรวจแมมโมแกรม (Mammogram) แบ่งออกเป็น 2 ประเภทหลัก ได้แก่ Screening Mammogram และ Diagnostic Mammogram ซึ่งทั้งสองประเภทมีจุดมุ่งหมายและกลุ่มผู้ตรวจแตกต่างกัน การทำความเข้าใจความแตกต่างนี้จะช่วยให้ผู้หญิงเลือกวิธีตรวจที่เหมาะสมกับสภาพร่างกายและความเสี่ยงของตนเอง
1. Screening Mammogram – การตรวจคัดกรองมะเร็งเต้านม
Screening mammogram คือการ ตรวจคัดกรองมะเร็งเต้านม ในผู้หญิงที่ ไม่มีอาการผิดปกติของเต้านม จุดประสงค์คือเพื่อค้นหาความผิดปกติหรือ มะเร็งเต้านมระยะเริ่มต้น ก่อนที่จะมีอาการใด ๆ ซึ่งช่วยเพิ่มโอกาสการรักษาให้ได้ผลดี
กลุ่มเป้าหมายที่ควรทำ Screening mammogram
- ผู้หญิงอายุ 40 ปีขึ้นไป ควรตรวจทุก 1–2 ปี
- ผู้ที่มีปัจจัยเสี่ยงสูง เช่น มีประวัติครอบครัวเป็นมะเร็งเต้านม หรือเคยมีการตรวจพบความผิดปกติในเต้านมมาก่อน
ข้อดีของ Screening mammogram
- ตรวจพบความผิดปกติที่ไม่สามารถคลำเจอได้
- ลดอัตราการเสียชีวิตจากมะเร็งเต้านม
- ใช้เวลาตรวจไม่นานและไม่ต้องพักฟื้น
2. Diagnostic Mammogram – การตรวจเพื่อวินิจฉัย
Diagnostic mammogram คือการตรวจแมมโมแกรมในผู้ที่ มีอาการผิดปกติของเต้านม หรือมีผลการตรวจจาก Screening mammogram ที่พบความผิดปกติและต้องตรวจเพิ่มเติม การตรวจชนิดนี้มุ่งเน้นไปที่การวิเคราะห์อย่างละเอียดในบริเวณที่สงสัยว่ามีปัญหา
สัญญาณหรืออาการที่ควรเข้ารับ Diagnostic mammogram
- คลำพบก้อนเนื้อในเต้านม
- มีอาการเจ็บหรือบวมผิดปกติ
- มีเลือดหรือน้ำไหลออกจากหัวนม
- การเปลี่ยนแปลงรูปร่างหรือผิวหนังบริเวณเต้านม
ความแตกต่างจาก Screening mammogram
- ใช้มุมภาพและเทคนิคพิเศษมากกว่า เพื่อดูรายละเอียดเฉพาะจุด
- ใช้เวลานานกว่าและอาจมีการตรวจร่วมกับ อัลตราซาวด์เต้านม เพื่อเพิ่มความแม่นยำ
- มักเป็นขั้นตอนที่สองหลังจากพบสิ่งผิดปกติจากการตรวจคัดกรอง
สรุปความแตกต่างระหว่าง Screening และ Diagnostic Mammogram
| รายการเปรียบเทียบ | Screening Mammogram | Diagnostic Mammogram |
| วัตถุประสงค์ | คัดกรองในผู้ไม่มีอาการ | ตรวจหาสาเหตุในผู้มีอาการหรือพบสิ่งผิดปกติ |
| ความถี่ในการตรวจ | ทุก 1–2 ปี | ตามดุลยพินิจของแพทย์ |
| ระยะเวลาตรวจ | สั้นกว่า | นานกว่า |
| การใช้เทคนิคพิเศษ | น้อยกว่า | มากกว่า |
| กลุ่มเป้าหมาย | ผู้หญิงทั่วไป ≥ 40 ปี | ผู้ที่มีอาการหรือผลตรวจคัดกรองผิดปกติ |
ในบทต่อไป เราจะพูดถึง เหตุผลว่าทำไมผู้หญิงทุกคนควรตรวจแมมโมแกรมเป็นประจำ เพื่อให้เข้าใจถึงความสำคัญและประโยชน์ในเชิงป้องกันและรักษามะเร็งเต้านมได้อย่างมีประสิทธิภาพ
ทำไมผู้หญิงต้องตรวจแมมโมแกรมเป็นประจำ
การตรวจแมมโมแกรม (Mammogram) ไม่ได้เป็นเพียงขั้นตอนทางการแพทย์ แต่เป็นกลยุทธ์สำคัญในการดูแลสุขภาพผู้หญิง เนื่องจาก มะเร็งเต้านม เป็นโรคที่พบได้บ่อยและสามารถเกิดขึ้นได้กับผู้หญิงทุกวัย แม้จะไม่มีปัจจัยเสี่ยงชัดเจนก็ตาม การตรวจอย่างสม่ำเสมอช่วยเพิ่มโอกาสตรวจพบความผิดปกติได้ตั้งแต่เนิ่น ๆ ซึ่งมีผลต่อการรักษาและการรอดชีวิตในระยะยาว
1. ตรวจพบมะเร็งเต้านมระยะเริ่มต้น
การตรวจแมมโมแกรม มีความไวสูง สามารถตรวจพบ ก้อนเนื้อ หรือ จุดแคลเซียม ที่เล็กมากซึ่งไม่สามารถคลำเจอด้วยตนเองได้ การพบความผิดปกติในระยะที่มะเร็งยังไม่แพร่กระจายทำให้มีโอกาสรักษาหายสูง และมักไม่ต้องใช้วิธีการรักษาที่รุนแรง เช่น การให้เคมีบำบัดขนาดสูงหรือการผ่าตัดเต้านมทั้งหมด
2. ลดอัตราการเสียชีวิตจากมะเร็งเต้านม
องค์การอนามัยโลก (WHO) และงานวิจัยจากหลายประเทศยืนยันว่า การตรวจคัดกรองมะเร็งเต้านม ด้วยแมมโมแกรมอย่างต่อเนื่องสามารถลดอัตราการเสียชีวิตได้อย่างมีนัยสำคัญ โดยเฉพาะในกลุ่มผู้หญิงอายุ 40–69 ปี การตรวจอย่างสม่ำเสมอทุก 1–2 ปี ช่วยให้พบโรคก่อนที่จะแพร่กระจายไปยังอวัยวะอื่น
3. การรักษามีประสิทธิภาพมากขึ้น
เมื่อพบมะเร็งในระยะเริ่มแรก การรักษามักมีตัวเลือกมากขึ้น เช่น การผ่าตัดแบบสงวนเต้า (Breast Conserving Surgery) การฉายรังสีเฉพาะจุด หรือการใช้ยารักษามะเร็งเฉพาะทาง ซึ่งช่วยลดผลข้างเคียงและเพิ่มคุณภาพชีวิตของผู้ป่วย
4. ลดค่าใช้จ่ายในระยะยาว
การรักษามะเร็งเต้านมในระยะลุกลามต้องใช้ค่าใช้จ่ายสูงและใช้เวลารักษานานกว่ามาก ในขณะที่ การตรวจแมมโมแกรม และตรวจพบโรคตั้งแต่เนิ่น ๆ ช่วยให้การรักษาเร็วขึ้นและลดค่าใช้จ่ายในภาพรวมได้อย่างมาก
5. เพิ่มความมั่นใจในสุขภาพ
การเข้ารับการตรวจแมมโมแกรมอย่างสม่ำเสมอช่วยให้ผู้หญิงมั่นใจในสุขภาพของตนเองมากขึ้น เพราะหากผลตรวจปกติจะช่วยลดความกังวล และหากพบสิ่งผิดปกติก็สามารถวางแผนการรักษาได้อย่างรวดเร็ว
ข้อมูลสถิติสำคัญ
- ปี 2020 พบผู้ป่วยมะเร็งเต้านมทั่วโลก 2.3 ล้านราย เสียชีวิต 685,000 ราย
- ประเทศไทย ปี 2022 พบผู้ป่วยมะเร็งเต้านมใหม่ 38,559 ราย คิดเป็น 32.6% ของมะเร็งในผู้หญิงทั้งหมด
ตัวเลขเหล่านี้ชี้ให้เห็นว่าการ ตรวจคัดกรองมะเร็งเต้านม ด้วยแมมโมแกรมเป็นสิ่งจำเป็น ไม่ใช่ทางเลือก
ในบทถัดไป เราจะพูดถึง แนวทางการตรวจแมมโมแกรม ในประเทศไทยและต่างประเทศ เพื่อให้ผู้อ่านเห็นภาพว่าประเทศไทยอยู่ในระดับใดเมื่อเทียบกับมาตรฐานสากล และจะช่วยให้วางแผนการตรวจได้เหมาะสมกับตนเอง
แนวทางการตรวจแมมโมแกรม ในประเทศไทยและต่างประเทศ
การตรวจแมมโมแกรม (Mammogram) เป็นวิธีการ ตรวจคัดกรองมะเร็งเต้านม ที่ได้รับการยอมรับทั่วโลก แต่ในแต่ละประเทศอาจมีแนวทางและเกณฑ์การตรวจแตกต่างกัน ขึ้นอยู่กับปัจจัยด้านสาธารณสุข งบประมาณ และโครงสร้างประชากร การทำความเข้าใจแนวทางเหล่านี้ช่วยให้ผู้หญิงสามารถวางแผนการตรวจแมมโมแกรม ให้เหมาะสมกับตนเอง
แนวทางในต่างประเทศ
1. สหรัฐอเมริกา
- American Cancer Society (ACS) แนะนำให้ผู้หญิงอายุ 40–44 ปี พิจารณาเริ่มตรวจ Screening mammogram
- อายุ 45–54 ปี ควรตรวจแมมโมแกรม ทุกปี
- อายุ 55 ปีขึ้นไป สามารถตรวจทุก 2 ปี หรือจะตรวจทุกปีก็ได้
- กลุ่มเสี่ยงสูง (High risk) เช่น มียีน BRCA1/BRCA2 หรือมีประวัติครอบครัวเป็นมะเร็งเต้านม ควรเริ่มตรวจตั้งแต่อายุ 30 ปี ร่วมกับ MRI เต้านม
2. ยุโรป
- ส่วนใหญ่แนะนำให้ผู้หญิงอายุ 50–69 ปี ตรวจ แมมโมแกรม ทุก 2 ปี
- บางประเทศ เช่น เนเธอร์แลนด์ และสวีเดน มีโครงการตรวจคัดกรองระดับชาติครอบคลุมประชากรเกือบทั้งหมด
3. ญี่ปุ่นและเกาหลีใต้
- แนะนำให้ผู้หญิงอายุ 40 ปีขึ้นไปตรวจ แมมโมแกรม ทุก 2 ปี
- เกาหลีใต้มีการใช้ทั้ง แมมโมแกรม และ อัลตราซาวด์เต้านม ควบคู่กันในผู้ที่มีเนื้อเต้านมหนาแน่น
แนวทางในประเทศไทย
ประเทศไทยยังไม่มีโครงการตรวจ แมมโมแกรม ระดับชาติครอบคลุมทั้งประเทศเหมือนบางประเทศรายได้สูง แต่ได้เริ่มมีการส่งเสริมการตรวจผ่านหลายโครงการ เช่น
- สำนักงานหลักประกันสุขภาพแห่งชาติ (NHSO) สนับสนุนการตรวจ แมมโมแกรม และอัลตราซาวด์เต้านมในผู้หญิงอายุ 40 ปีขึ้นไป โดยเฉพาะกลุ่มเสี่ยงสูง
- โรงพยาบาลรัฐและเอกชนมีการจัดแพ็กเกจตรวจสุขภาพผู้หญิงที่รวม แมมโมแกรม และอัลตราซาวด์เต้านม
- การรณรงค์ให้ความรู้เรื่อง การตรวจคัดกรองมะเร็งเต้านม ผ่านสื่อและกิจกรรมต่าง ๆ เช่น เดือนแห่งการตระหนักรู้มะเร็งเต้านม (Breast Cancer Awareness Month)
เปรียบเทียบแนวทางการตรวจแมมโมแกรม ระหว่างประเทศ
| ประเทศ / องค์กร | อายุเริ่มตรวจ | ความถี่การตรวจ | การตรวจเสริม |
| สหรัฐอเมริกา (ACS) | 40 ปีขึ้นไป | ทุก 1–2 ปี | MRI เต้านมในกลุ่มเสี่ยงสูง |
| ยุโรป (ส่วนใหญ่) | 50 ปีขึ้นไป | ทุก 2 ปี | ไม่มีบังคับ แต่บางประเทศมี |
| ญี่ปุ่น/เกาหลีใต้ | 40 ปีขึ้นไป | ทุก 2 ปี | อัลตราซาวด์เต้านม |
| ไทย (NHSO/รพ.) | 40 ปีขึ้นไป | ตามคำแนะนำแพทย์ | อัลตราซาวด์เต้านม |
ข้อสังเกต
- ประเทศที่มีโครงการตรวจ แมมโมแกรมระดับชาติมักมีอัตราการเสียชีวิตจากมะเร็งเต้านมต่ำกว่า
- การมีระบบนัดหมายและติดตามผลที่มีประสิทธิภาพช่วยให้การคัดกรองประสบความสำเร็จมากขึ้น
- ในประเทศไทย การเข้าถึงบริการยังขึ้นอยู่กับพื้นที่และงบประมาณ แต่แนวโน้มการขยายบริการมีมากขึ้น
ในบทถัดไป เราจะเข้าสู่ บทที่ 6: ขั้นตอนการตรวจแมมโมแกรม เพื่อให้ผู้อ่านรู้ว่าต้องเตรียมตัวอย่างไร ตั้งแต่ก่อนตรวจ ระหว่างตรวจ และหลังตรวจ เพื่อให้ได้ผลที่แม่นยำที่สุด
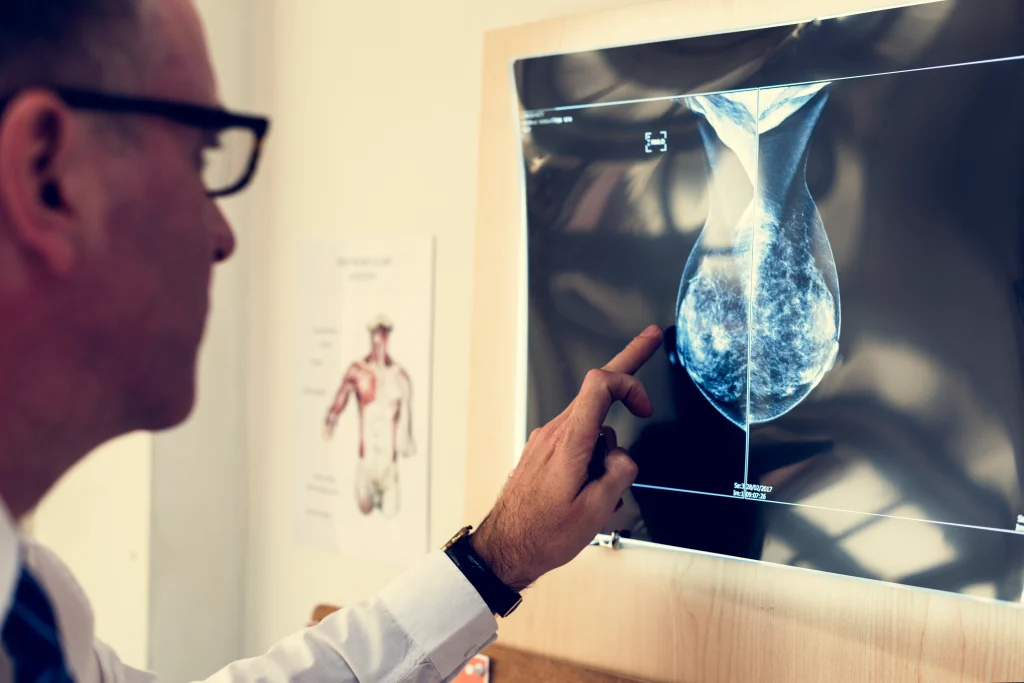
ขั้นตอนการตรวจแมมโมแกรม
การตรวจแมมโมแกรม (Mammogram) ไม่ได้ซับซ้อน แต่การเตรียมตัวอย่างถูกวิธีและเข้าใจกระบวนการจะช่วยให้ได้ภาพรังสีที่ชัดเจนและแม่นยำที่สุด รวมถึงช่วยลดความรู้สึกไม่สบายระหว่างตรวจ
1. การเตรียมตัวก่อนตรวจ แมมโมแกรม
1.1 เลือกวันตรวจที่เหมาะสม
- ควรตรวจในช่วง 1 สัปดาห์หลังหมดประจำเดือน เพราะเนื้อเต้านมจะนุ่มและไม่คัดตึง
- หลีกเลี่ยงการตรวจในช่วงก่อนหรือระหว่างมีประจำเดือน
1.2 การแต่งกาย
- เลือกใส่เสื้อแยกชิ้น (เสื้อกับกางเกง/กระโปรง) เพื่อถอดเสื้อส่วนบนได้ง่าย
- หลีกเลี่ยงการใส่เครื่องประดับคอและต่างหูขนาดใหญ่ในวันที่ตรวจ
1.3 หลีกเลี่ยงการใช้ผลิตภัณฑ์บนผิวบริเวณเต้านมและรักแร้
- ห้ามทาแป้ง ครีม โลชั่น โรลออน หรือสเปรย์ใต้วงแขน เพราะอาจทำให้เกิดจุดขาวบนภาพ แมมโมแกรม ซึ่งคล้ายกับจุดแคลเซียม
1.4 แจ้งข้อมูลสำคัญกับแพทย์หรือเจ้าหน้าที่
- หากกำลังตั้งครรภ์หรือสงสัยว่าตั้งครรภ์ ต้องแจ้งทันที
- แจ้งประวัติการผ่าตัดเต้านม การใส่ซิลิโคน หรือการรักษาอื่น ๆ ที่เกี่ยวข้อง
- นำภาพ แมมโมแกรม ครั้งก่อนมาด้วย เพื่อใช้เปรียบเทียบ
2. ขั้นตอนระหว่างการตรวจแมมโมแกรม
2.1 การจัดท่าทาง
- เจ้าหน้าที่จะให้ผู้รับการตรวจวางเต้านมบนแท่นถ่ายภาพ
- ใช้แผ่นพลาสติกใสกดเต้านมให้แบนลงเพื่อลดความหนาและกระจายเนื้อเต้านมให้เห็นรายละเอียดชัดเจน
2.2 การถ่ายภาพรังสี
- ถ่ายภาพจากหลายมุม เช่น มุมด้านบน–ล่าง (Cranio-caudal: CC) และมุมเฉียงด้านข้าง (Mediolateral oblique: MLO)
- แต่ละมุมใช้เวลาเพียงไม่กี่วินาที
2.3 ความรู้สึกระหว่างตรวจ
- อาจรู้สึกเจ็บตึงหรือไม่สบายขณะถูกกดเต้านม แต่จะหายทันทีเมื่อปล่อยแรงกด
- ยิ่งเต้านมถูกกดให้แบนมาก ภาพที่ได้จะชัดและแม่นยำมากขึ้น
3. หลังการตรวจแมมโมแกรม
3.1 การประเมินผล
- ภาพรังสีจะถูกส่งให้รังสีแพทย์ผู้เชี่ยวชาญอ่านและวิเคราะห์
- ใช้ระบบรายงานเช่น BI-RADS (Breast Imaging Reporting and Data System) เพื่อบอกระดับความเสี่ยง
3.2 การติดตามผล
- หากผลปกติ ให้ตรวจซ้ำตามรอบที่แพทย์แนะนำ (เช่น ทุก 1–2 ปี)
- หากพบสิ่งผิดปกติ อาจต้องตรวจเพิ่มเติมด้วย อัลตราซาวด์เต้านม หรือ MRI เต้านม
3.3 การใช้ชีวิตหลังตรวจ
- สามารถใช้ชีวิตได้ตามปกติ ไม่มีข้อจำกัดพิเศษ
- หากมีรอยแดงหรือระคายเคืองบริเวณเต้านม สามารถประคบเย็นเพื่อลดอาการได้
สรุป
การเตรียมตัวและเข้าใจขั้นตอนการ ตรวจ แมมโมแกรม เป็นสิ่งสำคัญ เพราะจะช่วยให้การตรวจมีประสิทธิภาพ ภาพชัด และลดโอกาสต้องตรวจซ้ำโดยไม่จำเป็น ในบทถัดไป เราจะพูดถึง ความรู้สึกและผลข้างเคียงจากการตรวจ แมมโมแกรม เพื่อให้ผู้หญิงเข้าใจและเตรียมใจได้ดียิ่งขึ้น
ความรู้สึกและผลข้างเคียงจากการตรวจแมมโมแกรม
การ ตรวจแมมโมแกรม (Mammogram) เป็นขั้นตอนที่ใช้เวลาสั้นและมีความปลอดภัยสูง แต่ผู้หญิงหลายคนอาจกังวลเรื่องความรู้สึกขณะตรวจหรือผลข้างเคียงหลังตรวจ การทำความเข้าใจประสบการณ์ที่อาจเกิดขึ้นจะช่วยให้ผู้เข้ารับการตรวจเตรียมตัวได้ดีและลดความกังวลลง
1. ความรู้สึกขณะตรวจแมมโมแกรม
1.1 ความรู้สึกเจ็บตึงหรือไม่สบาย
- ระหว่างตรวจ เต้านมจะถูกกดด้วยแผ่นพลาสติกใสเพื่อให้เนื้อเต้านมแผ่ราบ ทำให้ภาพรังสีชัดเจนขึ้น
- แรงกดนี้อาจทำให้รู้สึกเจ็บตึงหรือไม่สบายชั่วคราว โดยเฉพาะผู้ที่มีเนื้อเต้านมไวต่อความรู้สึก
- ความรู้สึกนี้จะหายไปทันทีเมื่อปล่อยแรงกด
1.2 ระยะเวลาที่ใช้ในการตรวจ
- แม้การถ่ายภาพแต่ละมุมจะใช้เวลาเพียงไม่กี่วินาที แต่รวมทุกขั้นตอนใช้เวลาประมาณ 20–30 นาที
- การรู้ว่าขั้นตอนใช้เวลาไม่นานจะช่วยให้ผ่อนคลายมากขึ้น
1.3 เคล็ดลับเพื่อลดความเจ็บ
- เลือกวันตรวจในช่วง 1 สัปดาห์หลังหมดประจำเดือน
- หลีกเลี่ยงเครื่องดื่มคาเฟอีนก่อนตรวจเพราะอาจทำให้เต้านมไวต่อแรงกดมากขึ้น
2. ผลข้างเคียงที่อาจเกิดขึ้นหลังการตรวจแมมโมแกรม
2.1 อาการปวดหรือระคายเคืองเล็กน้อย
- บางคนอาจรู้สึกปวดเล็กน้อยบริเวณเต้านมหลังตรวจ ซึ่งมักหายเองภายใน 1–2 วัน
- สามารถประคบเย็นเพื่อลดอาการได้
2.2 รอยแดงหรือรอยกด
- เกิดจากแรงกดขณะถ่ายภาพ และจะจางหายภายในเวลาไม่นาน
2.3 ความกังวลจากผลตรวจ
- หากผล แมมโมแกรม พบสิ่งผิดปกติ ไม่ได้หมายความว่าจะเป็นมะเร็งเสมอไป
- อาจเป็นเพียงถุงน้ำเต้านม หรือความผิดปกติที่ไม่เป็นอันตราย แต่ต้องตรวจเพิ่มเติมเพื่อยืนยันผล
3. ความปลอดภัยของการตรวจแมมโมแกรม
- ปริมาณรังสีที่ใช้ในการ ตรวจ แมมโมแกรม ต่ำมากและอยู่ในระดับที่ปลอดภัย
- การตรวจเพียงปีละ 1–2 ครั้งไม่มีผลกระทบต่อสุขภาพในระยะยาว
- หากตั้งครรภ์หรือสงสัยว่าตั้งครรภ์ ควรแจ้งแพทย์เพื่อพิจารณาวิธีตรวจที่เหมาะสม
สรุป
แม้ว่าการตรวจ แมมโมแกรม อาจทำให้รู้สึกเจ็บตึงเล็กน้อย แต่เป็นเพียงชั่วคราวและไม่มีอันตรายต่อสุขภาพ ประโยชน์จากการตรวจพบมะเร็งเต้านมตั้งแต่ระยะเริ่มต้นมีค่ามากกว่าความไม่สบายชั่วคราวที่เกิดขึ้น
ในบทถัดไป เราจะพูดถึง บทที่ 8: ข้อดีและข้อจำกัดของ แมมโมแกรม เพื่อให้ผู้อ่านเข้าใจภาพรวมทั้งด้านบวกและข้อจำกัดของการตรวจนี้ก่อนตัดสินใจเข้ารับบริการ
ข้อดีและข้อจำกัดของแมมโมแกรม
การ ตรวจแมมโมแกรม ถือเป็นเครื่องมือสำคัญในการ ตรวจคัดกรองมะเร็งเต้านม และเป็นมาตรฐานการตรวจสุขภาพผู้หญิงในหลายประเทศ อย่างไรก็ตาม แมมโมแกรม ก็มีข้อจำกัดที่ควรทราบเพื่อประกอบการตัดสินใจ การเข้าใจทั้งข้อดีและข้อจำกัดจะช่วยให้ผู้หญิงสามารถเลือกวิธีตรวจที่เหมาะสมกับตนเอง
1. ข้อดีของการตรวจ แมมโมแกรม
1.1 ตรวจพบมะเร็งเต้านมระยะเริ่มต้น
- สามารถตรวจพบความผิดปกติ เช่น ก้อนเนื้อ หรือ จุดแคลเซียมเกาะ ก่อนที่จะแสดงอาการ
- ช่วยให้การรักษามีโอกาสหายสูงและใช้วิธีที่มีความรุนแรงน้อยกว่า
1.2 ลดอัตราการเสียชีวิตจากมะเร็งเต้านม
- งานวิจัยจากหลายประเทศยืนยันว่าการตรวจแมมโมแกรม อย่างต่อเนื่องลดอัตราการเสียชีวิตได้อย่างมีนัยสำคัญ
- โดยเฉพาะในผู้หญิงอายุ 40–69 ปี
1.3 ใช้เวลาไม่นานและปลอดภัย
- การตรวจใช้เวลาประมาณ 20–30 นาที
- ปริมาณรังสีต่ำและอยู่ในระดับที่ปลอดภัยต่อร่างกาย
1.4 เป็นมาตรฐานสากล
- ได้รับการยอมรับจากองค์การอนามัยโลก (WHO) และสมาคมโรคมะเร็งชั้นนำทั่วโลก เช่น American Cancer Society
- มีแนวทางชัดเจนในเรื่องช่วงอายุและความถี่ในการตรวจ
2. ข้อจำกัดของการตรวจแมมโมแกรม
2.1 ประสิทธิภาพลดลงในผู้มีเนื้อเต้านมหนาแน่น
- ผู้หญิงวัยหนุ่มสาวหรือบางคนที่มี Dense Breast Tissue อาจได้ภาพ แมมโมแกรม ที่มองเห็นความผิดปกติได้ยาก
- ในกรณีนี้แพทย์มักแนะนำให้ตรวจเสริมด้วย อัลตราซาวด์เต้านม หรือ MRI เต้านม
2.2 ผลบวกเทียม (False Positive)
- บางครั้ง แมมโมแกรม อาจแสดงว่ามีความผิดปกติ ทั้งที่ในความจริงไม่ใช่มะเร็ง
- ทำให้ต้องตรวจเพิ่มเติม เช่น การตัดชิ้นเนื้อ (Biopsy) ซึ่งอาจสร้างความกังวลแก่ผู้รับการตรวจ
2.3 ผลลบเทียม (False Negative)
- แม้จะมีความแม่นยำสูง แต่ก็อาจมีบางกรณีที่มะเร็งเต้านมไม่ปรากฏในภาพ แมมโมแกรม
- พบได้มากในผู้หญิงที่มีเนื้อเต้านมหนาแน่นหรือก้อนเนื้ออยู่ในตำแหน่งที่ซ่อนเร้น
2.4 ความรู้สึกไม่สบายขณะตรวจ
- แรงกดระหว่างตรวจอาจทำให้รู้สึกเจ็บตึง แต่เป็นเพียงชั่วคราว
3. การลดข้อจำกัดของแมมโมแกรม
- เลือกวันตรวจหลังหมดประจำเดือนเพื่อให้เนื้อเต้านมนุ่มและลดความเจ็บ
- นำผลตรวจแมมโมแกรม ครั้งก่อนมาเปรียบเทียบเพื่อลดความเสี่ยงการตีความผิดพลาด
- พิจารณาการตรวจเสริม เช่น อัลตราซาวด์เต้านม หรือ MRI เต้านม ในกรณีที่มีปัจจัยเสี่ยงหรือเนื้อเต้านมหนาแน่น
สรุป
แมมโมแกรม เป็นเครื่องมือที่มีคุณค่ามากในการป้องกันและตรวจพบมะเร็งเต้านมตั้งแต่เนิ่น ๆ ข้อดีของการตรวจมีน้ำหนักมากกว่าข้อจำกัด แต่การรับรู้ข้อจำกัดเหล่านี้จะช่วยให้ผู้หญิงเลือกวิธีตรวจที่เหมาะสมและเพิ่มความแม่นยำในการวินิจฉัย
ในบทถัดไป เราจะเข้าสู่ บทที่ 9: ใครควรตรวจแมมโมแกรมบ้าง? เพื่อให้ผู้อ่านประเมินตัวเองได้ว่าควรเริ่มตรวจเมื่อไรและบ่อยแค่ไหน
ใครควรตรวจแมมโมแกรม บ้าง?
แม้การ ตรวจแมมโมแกรม (Mammogram) จะมีประโยชน์กับผู้หญิงทุกคน แต่บางกลุ่มมีความเสี่ยงสูงกว่าปกติและควรเริ่มตรวจเร็วกว่าหรือบ่อยกว่ามาตรฐาน การรู้ว่าตนเองอยู่ในกลุ่มเสี่ยงหรือไม่ จะช่วยให้สามารถวางแผน การตรวจคัดกรองมะเร็งเต้านม ได้อย่างเหมาะสม
1. ผู้หญิงอายุ 40 ปีขึ้นไป
- องค์การอนามัยโลก (WHO) และสมาคมโรคมะเร็งในหลายประเทศแนะนำให้ผู้หญิงเริ่ม ตรวจแมมโมแกรม เป็นประจำตั้งแต่อายุ 40 ปี
- ความถี่: ทุก 1–2 ปี หรือบ่อยกว่านั้นตามคำแนะนำของแพทย์
2. ผู้ที่มีประวัติครอบครัวเป็นมะเร็งเต้านม
- หากมี ญาติสายตรง (แม่ พี่สาว หรือน้องสาว) เป็นมะเร็งเต้านม ควรเริ่มตรวจเร็วกว่ามาตรฐาน
- บางกรณีอาจต้องตรวจตั้งแต่อายุ 30–35 ปี และตรวจร่วมกับ อัลตราซาวด์เต้านม หรือ MRI เต้านม
3. ผู้ที่มียีนกลายพันธุ์ BRCA1 หรือ BRCA2
- การมียีนกลายพันธุ์เหล่านี้เพิ่มความเสี่ยงเป็นมะเร็งเต้านมหลายเท่า
- แพทย์มักแนะนำให้ตรวจแมมโมแกรม ร่วมกับ MRI เต้านมตั้งแต่อายุ 25–30 ปี
4. ผู้ที่เคยได้รับการฉายรังสีบริเวณหน้าอก
- เช่น การรักษามะเร็งต่อมน้ำเหลืองในวัยเด็กหรือวัยรุ่น
- ควรเริ่มตรวจแมมโมแกรม ภายใน 8–10 ปีหลังการฉายรังสี หรือเมื่ออายุ 30 ปี (เลือกช่วงที่ถึงก่อน)
5. ผู้ที่มีเนื้อเต้านมหนาแน่น (Dense Breast Tissue)
- เนื้อเต้านมหนาแน่นทำให้ตรวจพบมะเร็งได้ยากขึ้นจากภาพ แมมโมแกรม
- ควรตรวจเสริมด้วย อัลตราซาวด์เต้านม เพื่อเพิ่มความแม่นยำ
6. ผู้ที่มีประวัติการตรวจพบความผิดปกติของเต้านม
- เช่น เคยพบซีสต์ เนื้องอกชนิดไม่ร้ายแรง (Benign Tumor) หรือเคยผ่าตัดเต้านม
- ควรตรวจติดตามตามรอบที่แพทย์กำหนดอย่างเคร่งครัด
สรุป
แม้ผู้หญิงทุกคนควรตรวจแมมโมแกรม ตามคำแนะนำทั่วไป แต่กลุ่มเสี่ยงสูงควรเริ่มตรวจตั้งแต่อายุน้อยกว่ามาตรฐาน และตรวจถี่กว่าปกติ เพื่อเพิ่มโอกาสพบมะเร็งเต้านมตั้งแต่ระยะเริ่มต้น
ในบทถัดไป เราจะพูดถึง บทที่ 10: คำแนะนำสำหรับการตรวจแมมโมแกรม ครั้งแรก เพื่อช่วยให้ผู้ที่ไม่เคยตรวจมาก่อนเตรียมตัวได้ถูกต้องและลดความกังวล

คำแนะนำสำหรับการตรวจแมมโมแกรม ครั้งแรก
สำหรับผู้หญิงหลายคน การเข้ารับ การตรวจแมมโมแกรม (Mammogram) ครั้งแรกอาจทำให้รู้สึกกังวลหรือไม่มั่นใจว่าต้องเตรียมตัวอย่างไร การเข้าใจขั้นตอนและข้อควรรู้ล่วงหน้าจะช่วยให้ประสบการณ์ครั้งแรกเป็นไปอย่างราบรื่นและได้ผลตรวจที่ชัดเจนที่สุด
1. ศึกษาข้อมูลเกี่ยวกับ แมมโมแกรม ล่วงหน้า
- รู้ว่า แมมโมแกรม คือการ ตรวจคัดกรองมะเร็งเต้านม ด้วยรังสีเอกซ์ปริมาณต่ำ เพื่อค้นหาความผิดปกติของเนื้อเยื่อเต้านม
- เข้าใจว่าขั้นตอนนี้ใช้เวลาไม่นานและมีความปลอดภัยสูง
2. เลือกสถานพยาบาลที่ได้มาตรฐาน
- เลือกโรงพยาบาลหรือศูนย์ตรวจสุขภาพที่มีเครื่อง แมมโมแกรม รุ่นใหม่และมีรังสีแพทย์ผู้เชี่ยวชาญด้านเต้านม
- หากเป็นไปได้ เลือกสถานที่ที่มีบริการ อัลตราซาวด์เต้านม ควบคู่ เพื่อใช้ตรวจเสริมในกรณีที่มีเนื้อเต้านมหนาแน่น
3. การเตรียมตัวก่อนตรวจ
- เลือกวันตรวจในช่วง 1 สัปดาห์หลังหมดประจำเดือน เพื่อให้เนื้อเต้านมนุ่มและลดความเจ็บตึง
- หลีกเลี่ยงการใช้แป้ง โรลออน โลชั่น หรือสเปรย์ระงับกลิ่นใต้วงแขนและบริเวณเต้านม
- ใส่เสื้อผ้าที่ถอดส่วนบนได้ง่าย เช่น เสื้อแยกชิ้นจากกางเกงหรือกระโปรง
4. นำประวัติการตรวจครั้งก่อน (ถ้ามี)
- หากเคยตรวจ แมมโมแกรม หรือ อัลตราซาวด์เต้านม ควรนำผลเดิมมาให้รังสีแพทย์เปรียบเทียบ
- การเปรียบเทียบผลเก่ากับผลใหม่ช่วยให้ตรวจพบการเปลี่ยนแปลงได้แม่นยำขึ้น
5. เตรียมใจรับความรู้สึกระหว่างตรวจ แมมโมแกรม
- ระหว่างตรวจ เต้านมจะถูกกดเพื่อให้ได้ภาพที่ชัดเจนที่สุด อาจรู้สึกเจ็บหรือไม่สบายเล็กน้อย
- ความรู้สึกนี้จะหายไปทันทีเมื่อขั้นตอนเสร็จสิ้น
- หากรู้สึกกังวล สามารถแจ้งเจ้าหน้าที่เพื่อปรับแรงกดให้เหมาะสม
6. วางแผนการตรวจซ้ำตามคำแนะนำแพทย์
- หากผลปกติ ให้ตรวจซ้ำทุก 1–2 ปี ตามช่วงอายุและปัจจัยเสี่ยง
- หากพบความผิดปกติ อาจต้องตรวจเพิ่มเติมด้วย MRI เต้านม หรือทำการตัดชิ้นเนื้อ (Biopsy) เพื่อวินิจฉัย
สรุป
การตรวจแมมโมแกรม ครั้งแรกไม่ใช่เรื่องน่ากลัว หากเตรียมตัวและทำความเข้าใจขั้นตอนล่วงหน้า นอกจากจะช่วยให้การตรวจเป็นไปอย่างราบรื่นแล้ว ยังช่วยเพิ่มโอกาสค้นพบมะเร็งเต้านมตั้งแต่ระยะเริ่มต้น ซึ่งเป็นกุญแจสำคัญในการรักษาให้ได้ผลดีที่สุด



